NOVIEMBRE – DICIEMBRE 2023
VER NEWSLETTER COMPLETO
Las infecciones por bacterias resistentes a los antibióticos duplican el riesgo de muerte, según una exhaustiva revisión sistemática y un metaanálisis de medio centenar de estudios en la región.
A casi 100 años del descubrimiento accidental de la penicilina, la resistencia a antibióticos es un problema de salud pública acuciante que afecta la salud, la economía y el desarrollo humano. Las infecciones resistentes a los medicamentos causaron 1,3 millones de muertes en 2019 y se proyecta que matarán anualmente a 10 millones de personas/ para 2050, generando una pérdida económica acumulada de 100 billones de dólares si no se toman medidas adecuadas para su control. El director de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus, ha descrito el fenómeno como una amenaza global que “erosiona la medicina moderna y pone millones de vidas en peligro”.
Si bien es esperable o conocido que las infecciones por microorganismos resistentes a más de un antibiótico, o multirresistentes, aumenten los desenlaces adversos de salud en los pacientes comparadas con aquellas provocadas por organismos sensibles, nunca se había cuantificado ese aumento de riesgo en términos de mortalidad para América Latina y el Caribe. Para abordar ese interrogante, llevamos adelante una revisión sistemática y un metaanálisis publicado recientemente en Centers for Desease Control and Prevention (CDC) que incluyó 54 estudios observacionales publicados entre 2000 y 2020, mayoritariamente de cohorte (93%) y retrospectivos, sobre 13.611 pacientes adultos y pediátricos de la región internados por infecciones serias. La mayor parte de los estudios fueron realizados en Brasil (54%), seguido por Argentina (15%), Colombia (11%) y México (11%).
El microorganismo multirresistente aislado más a menudo en los estudios analizados fue el Staphyloccus aureus metilicino-resistente (30%). Otras bacterias involucradas incluyeron Pseudomona aeruginosa resistentes a carbapenemasas y enterobacterias productoras de beta-lactamasas de amplio espectro.
Los datos estimados de letalidad fueron elocuentes sobre la magnitud de la amenaza: casi la mitad de los participantes internados por infecciones multirresistentes fallecieron, y el riesgo de ese desenlace fatal respecto de aquellos con infecciones no resistentes aumentó 93% luego de tomar en cuenta las características del paciente y de la infección.
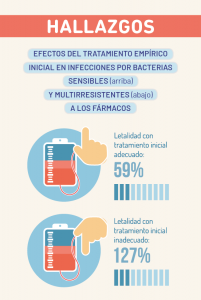
También se observó una tendencia a mayor letalidad en aquellos pacientes con infecciones multirresistentes que no recibieron un tratamiento empírico adecuado en comparación con los que sí lo hicieron, aunque las diferencias no alcanzaron significancia estadística (ver infografía).
La pintura es sombría, pero también es un llamado a la acción y refuerza la necesidad de implementar estrategia para frenar esta amenaza para la salud pública. No solo hay que alentar el desarrollo de nuevos fármacos, sino que, sobre todo, se deben centrar esfuerzos en la prevención de la aparición y transmisión de estos organismos a través de la estrategia One Health de la OMS, que incluye desde una buena gestión del uso racional de antibióticos en pacientes humanos hasta una fuerte restricción de su utilización en la producción animal.
Ver infografía de este trabajo aquí.
Firma:
Dr. Agustín Ciapponi, director del Centro Cochrane Argentino del IECS, doctor en Salud Pública e investigador principal del CONICET.

